16 ago 2025·8 min
Crear una app web para clínica: citas, registros y programación
Planifique, diseñe y construya una app web para clínicas para citas, registros de pacientes y programación de personal—incluye funcionalidades, modelo de datos, seguridad, pruebas y lanzamiento.
Aclare objetivos, usuarios y alcance
Antes de escribir una línea de código, defina con precisión para qué tipo de clínica está construyendo. Una consulta individual necesita velocidad y simplicidad (un solo calendario, un equipo pequeño, pocos roles). Una clínica con varias sedes necesita calendarios conscientes de la ubicación, historiales de pacientes compartidos y traspasos claros. Las especialidades añaden sus propias particularidades: los dentistas pueden registrar procedimientos e imágenes, salud mental suele necesitar sesiones recurrentes y notas de consentimiento detalladas, y clínicas de fisioterapia pueden programar salas y equipamiento.
Una forma práctica de reducir el riesgo es validar el alcance con un prototipo funcional antes de comprometerse con un desarrollo largo. Por ejemplo, con Koder.ai puede generar rápidamente un prototipo funcional de programación + registros vía chat, iterar en “modo planificación” y luego exportar el código fuente si decide internalizarlo.
Identifique a los usuarios (y qué significa “hecho” para ellos)
Una app clínica suele tener múltiples audiencias con prioridades distintas:
- Pacientes: reservar/reprogramar, rellenar formularios, recibir recordatorios, atender teleconsultas, ver documentos.
- Recepción/administración: gestionar el flujo del día—check-in, cancelaciones, listas de espera, asignación de sala.
- Clínicos y enfermería: documentación rápida, listas de tareas, acceso veloz al historial, órdenes y plantillas.
- Gerentes: visibilidad de plantilla, utilización, ausencias, informes.
- Admins/TI: provisión de usuarios, permisos, trazas de auditoría, integraciones.
Anote las 2–3 métricas de éxito principales para cada grupo (por ejemplo, “reservar en menos de 60 segundos”, “abrir la historia en menos de 2 segundos”, “reducir las ausencias en un 15%”).
Mapee sus flujos de trabajo clave
Liste los flujos que ocurren cada día y conéctelos de extremo a extremo: reserva → recordatorios → check-in → documentación clínica → traspaso a facturación → seguimiento. Incluya también la planificación de turnos y los cambios de cobertura. Estos flujos sacan a la luz requisitos ocultos (márgenes de tiempo, campos de seguro y quién puede anular horarios).
Defina el alcance para v1 vs. versiones posteriores
Un v1 enfocado es más fácil de lanzar y más seguro para validar. Típicamente, v1 incluye programación de citas, un registro básico de pacientes y disponibilidad del personal con reglas simples.
Empuje elementos “para después” (facturación avanzada, plantillas clínicas complejas, optimización multi-sede, analítica profunda) a una hoja de ruta para que no descarrilen silenciosamente su primer lanzamiento.
Mapee los flujos de la clínica antes de construir
Una app clínica solo se siente “simple” cuando refleja cómo opera realmente la clínica. Antes de pantallas y funcionalidades, mapee los flujos reales de extremo a extremo—especialmente las partes desordenadas. Esto evita construir una app que parezca pulida pero obligue al personal a usar soluciones alternativas.
Mapee el recorrido del paciente de extremo a extremo
Comience con un recorrido completo del paciente y escríbalo como una línea temporal. Un flujo típico es:
- Descubrir la clínica → elegir servicio/proveedor → reservar → recibir recordatorios
- Llegar/check-in → visita → pago (si aplica) → instrucciones de seguimiento
- Entrega de resultados (si aplica) → reprogramación o alta
Para cada paso, anote quién lo realiza, qué información se recoge y qué significa “éxito” (por ejemplo, “reserva confirmada y recordatorio programado”).
Mapee los flujos del personal (lo que realmente ocurre tras bambalinas)
El trabajo del personal es más que pulsar “Guardar.” Capture las secuencias que crean retrasos y riesgo:
- Intake: demografía, consentimiento, elección seguro/pago directo
- Notas clínicas: plantillas, adjuntos, firmar, enmiendas
- Órdenes y resultados: quién revisa, cómo se notifica a pacientes, qué se marca
- Traspasos de tareas: recepción → enfermera → proveedor → facturación/admin
Incluso si no va a construir todo en v1, documentar estos flujos le ayuda a diseñar pantallas y permisos que no lo limiten más adelante.
Capture las excepciones (la app debe sobrevivir la vida real)
Liste las excepciones explícitamente: llegadas sin cita, no-shows, llegadas tarde, reglas de doble reserva, visitas urgentes, proveedor retrasado, pacientes que no usan email/SMS, y reprogramaciones que ocurren minutos antes de la cita.
Convierta los flujos en historias de usuario y criterios de aceptación
Convierta cada flujo en historias de usuario breves (quién/qué/por qué) más criterios de aceptación (las condiciones para considerarlo hecho).
Ejemplo: “Como recepcionista, puedo marcar a un paciente como llegado para que el proveedor vea la cola en tiempo real.” Criterios de aceptación podrían incluir timestamps, cambios de estado y exactamente quién puede editarlos.
Este proceso mantiene su desarrollo enfocado y facilita las pruebas posteriores.
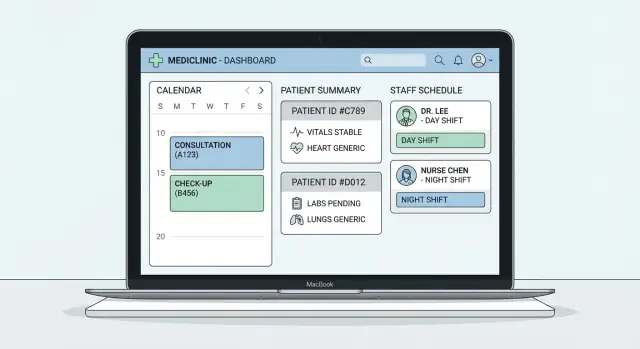
Elija el conjunto de funcionalidades centrales (Citas, Registros, Programación)
Antes de elegir tecnología o diseñar pantallas, decida qué debe hacer su app clínica el día uno—y qué puede esperar. Las clínicas a menudo intentan lanzar “todo” y luego sufren flujos lentos y datos inconsistentes. Un conjunto claro de funciones centrales mantiene la programación médica, su sistema de registros de pacientes y el software de programación de personal alineados.
1) Citas (el latido diario)
Comience con reglas que prevengan el caos. Su programación debe soportar recursos como profesionales y salas, zonas horarias para clínicas multi-sede y restricciones prácticas como buffers (por ejemplo, 10 minutos entre visitas) y tipos de visita con duraciones diferentes.
Un v1 sólido también incluye:
- Reprogramaciones y cancelaciones con motivos
- Listas de espera y reglas de sobrecarga (si la clínica las usa)
- Mensajes de confirmación y recordatorio (aunque la mensajería se mejore después)
2) Registros de pacientes (rápidos de abrir, seguros de editar)
Mantenga el registro clínico enfocado y estructurado. Como mínimo: demografía, historia básica, alergias, medicamentos y un lugar para documentos/adjuntos (referencias, PDFs de laboratorio, consentimientos). Decida qué debe ser buscable frente a qué se almacena como archivos.
Evite convertir v1 en un reemplazo completo de EHR salvo que ese sea realmente su objetivo; muchas apps tienen éxito manejando la automatización del flujo clínico y dejando el registro profundo a la integración con EHR.
3) Programación del personal (para que el calendario refleje la realidad)
La programación del personal debe cubrir turnos, disponibilidad, solicitudes de tiempo libre y requisitos de habilidad/rol (por ejemplo, solo cierto personal puede asistir procedimientos específicos). Esto evita slots que aparentan estar “libres” pero no pueden ser atendidos.
4) Esenciales de administración (no negociables)
Planifique herramientas administrativas desde temprano: permisos con control de acceso basado en roles, logs de auditoría para acciones sensibles, plantillas (tipos de visita, formularios de intake) y configuración para reglas específicas de la clínica. Estas funciones determinan silenciosamente si la seguridad de datos de salud y los conceptos básicos de cumplimiento HIPAA/GDPR serán alcanzables más tarde.
Diseñe el modelo de datos y la propiedad
Una app clínica vive o muere por su modelo de datos. Si acierta en “¿qué es una cosa?” y “¿quién la posee?” desde temprano, todo lo demás—pantallas, permisos, informes, integraciones—se vuelve más simple.
Comience con las entidades centrales
La mayoría de apps clínicas pueden comenzar con un pequeño conjunto de bloques:
- Paciente: demografía, preferencias de contacto, datos básicos de seguro.
- Proveedor: clínicos y a veces otro personal facturable.
- Cita: solicitud/reserva limitada en el tiempo.
- Encuentro/Visita: lo que realmente ocurrió clínicamente (puede no coincidir con la cita).
- Nota: documentación clínica vinculada a un encuentro.
- Tarea: seguimientos como “llamar al paciente”, “solicitar analíticas”, “enviar derivación”.
- Turno: disponibilidad y asignaciones del personal.
Resista la tentación de añadir decenas de tablas para cada campo de formulario. Mantenga una “columna vertebral” limpia primero y luego extienda.
Defina relaciones y restricciones desde el principio
Escriba reglas como restricciones, no solo como suposiciones. Ejemplos:
- Una cita → un paciente (requerido).
- Una cita → un proveedor (por lo general requerido), más un recurso/sala opcional (por ejemplo, sala de ecografía).
- Un encuentro → un paciente, y opcionalmente enlazado a una cita.
- Las notas pertenecen a encuentros, no directamente a citas, para admitir llegadas sin cita y reprogramaciones.
Aquí también planifica configuraciones multi-clínica: añade una Clínica/Organización (tenant) y asegúrese de que cada registro esté correctamente acotado.
Documentos, imágenes y retención
Las subidas (identificaciones, consentimientos, PDFs de laboratorio, imágenes) deben almacenarse fuera de la base de datos (object storage), con metadatos en la BD: tipo, autor, paciente/encuentro vinculado, fecha de creación y restricciones de acceso.
Decida políticas de retención temprano: qué debe conservarse, por cuánto tiempo y cómo se gestionan las eliminaciones.
Identificadores, borrados suaves y duplicados
Use IDs internos estables (UUIDs son comunes) y mantenga identificadores externos (MRN, IDs de pagadores) en campos separados con validación.
Planifique borrados suaves (archivado) para datos clínicos para que una eliminación accidental no rompa el historial ni las auditorías.
Finalmente, decida cómo manejará las fusiones: los duplicados ocurrirán. Un enfoque seguro es un flujo de fusión que preserva ambos registros, marca uno como “fusionado” y redirige referencias—nunca sobrescribir silenciosamente el historial clínico.
Propiedad: quién controla qué
Sea explícito: la clínica/organización típicamente posee el registro, mientras que los pacientes pueden tener acceso y derechos según sus políticas y regulaciones locales. Las decisiones de propiedad determinan permisos, exportaciones y comportamiento de integraciones más adelante.
Seguridad y control de acceso que debe planificar desde temprano
Las decisiones de seguridad son difíciles de “poner después”, especialmente una vez que fluyen datos reales de pacientes. Comience definiendo quién puede hacer qué, luego diseñe autenticación, logging y protección de datos como funciones de primera clase.
Defina roles y acceso de menor privilegio
La mayoría de clínicas necesitan un conjunto pequeño y claro de roles: paciente, recepcionista, clínico, gerente y admin. El objetivo es menor privilegio: cada rol obtiene solo lo que necesita.
Por ejemplo, las recepcionistas pueden crear citas y actualizar datos de contacto, pero no deberían ver notas clínicas completas. Los clínicos deberían acceder a historiales médicos de sus pacientes, pero no a nóminas o configuración del sistema. Los gerentes pueden ver informes operativos y staffing, mientras que los admins manejan gestión de usuarios y ajustes globales.
Implemente esto como control de acceso basado en roles (RBAC) con unas pocas permisiones simples mapeadas a acciones reales (ver registro, editar registro, exportar datos, gestionar usuarios). Evite atajos como “todos son admins”.
Autenticación y sesiones
Elija un enfoque de autenticación desde temprano:
- Email/contraseña con reglas fuertes y MFA opcional suele ser suficiente para clínicas pequeñas.
- SSO (Google/Microsoft) reduce la fatiga de contraseñas para el personal, especialmente en grupos multi-sede.
Planifique manejo de sesiones: cookies seguras, timeouts sensatos (más cortos para funciones admin) y una opción clara de “cerrar sesión en todos los dispositivos”. El personal a menudo comparte dispositivos en recepción—diseñe para esa realidad.
Logs de auditoría confiables
Añada logs de auditoría desde el día uno. Registre:
- Accesos a registros de pacientes (quién vio qué y cuándo)
- Cambios en datos clínicos y demografía (qué cambió)
- Acciones de admin (cambios de rol, creación de usuarios, exportes)
Haga que los logs sean buscables y a prueba de manipulaciones, y decida reglas de retención que coincidan con su política.
Protección de datos básica (no negociable)
Cifre datos en tránsito (HTTPS/TLS) y en reposo (cifrado en BD/almacenamiento). Configure backups automáticos, pruebe restaurarlos y defina quién puede activar restauraciones.
Una app segura que no puede recuperarse de errores, ransomware o eliminaciones accidentales no es segura en la práctica.
Cumplimiento y privacidad: construya una checklist práctica
Haz explícitas las reglas de programación
Aplica intervalos, visitas recurrentes y prevención de colisiones para evitar reservas dobles.
El cumplimiento no es una tarea “para después”. Las decisiones sobre campos de datos, roles de usuario, logs y exportes o apoyarán requisitos de privacidad—o forzarán costosas reescrituras.
1) Identifique qué normas aplican (por mercado y caso de uso)
Comience con una matriz simple: dónde opera la clínica, dónde están los pacientes y qué hace su app (solo programación vs. almacenar notas clínicas).
Ejemplos comunes:
- HIPAA (EE. UU.) si maneja PHI para una entidad cubierta o asociado comercial.
- GDPR (UE/Reino Unido) si procesa datos personales de residentes de la UE/UK.
- Reglas locales de retención de registros de salud (varían por país/estado).
Anote lo que esto significa en la práctica: plazos de notificación de brechas, expectativas de logging, derechos de pacientes y contratos necesarios (por ejemplo, BAAs de HIPAA con proveedores).
2) Documente cada dato que recoja—y por qué
Cree una “inventario de datos” por pantalla y API:
- Nombre del campo (por ejemplo, fecha de nacimiento, ID de seguro)
- Propósito (por qué lo necesita)
- Base legal/consentimiento (si aplica)
- Periodo de retención (cuánto tiempo lo guarda)
- Quién puede acceder (roles)
Busque minimizar datos: si un campo no soporta directamente la atención, operaciones o requisitos legales, no lo recoja.
3) Construya funciones de privacidad que pacientes y personal realmente necesiten
Priorice funciones que reduzcan el riesgo en el trabajo diario:
- Controles de visibilidad de registros (por rol, por ubicación clínica y idealmente por equipo de atención)
- Notas/flags sensibles con acceso más restringido (y UI clara para evitar exposiciones accidentales)
- Flujos de exportación y eliminación (derechos tipo GDPR), con verificación de identidad y trazas
- Logs de auditoría para accesos, ediciones, exportes y cambios de permisos
4) Valide con expertos legales/compliance
Use su checklist para revisiones estructuradas con asesoría/compliance:
- Confirme qué regulaciones aplican y políticas requeridas (aviso de privacidad, retención, respuesta a incidentes).
- Revise acuerdos con proveedores (EHR, SMS/email, hosting) y términos de procesamiento de datos.
- Obtenga aprobación sobre reglas de acceso “mínimo necesario” y manejo de solicitudes de pacientes.
Trate esto como un proceso continuo: regulaciones, proveedores y flujos clínicos evolucionan.
Implemente la programación de citas sin caos
La programación de citas es donde las apps clínicas o bien ganan confianza rápidamente—o crean fricción diaria. El objetivo es simple: el personal debe ver disponibilidad de un vistazo, reservar en segundos y confiar en que no habrá choques detrás de escena.
Diseñe una UI de calendario que se pueda escanear rápido
Comience con vistas de día y semana, porque así piensa la mayoría de recepciones. Haga bloques de tiempo lo suficientemente grandes para leer y mantenga la acción “crear cita” a un clic.
Añada filtros que coincidan con la operación real: proveedor, ubicación y tipo de cita. Si la clínica utiliza salas, equipos o sillas, incluya una vista de sala/recurso para que el personal visualice restricciones (por ejemplo, “Sala 2 ya ocupa un procedimiento a las 11:00”).
El color por tipo de cita ayuda, pero manténgalo consistente y accesible.
Ponga reglas de reserva en el sistema (no en la cabeza de alguien)
Reglas comunes para soportar desde el inicio:
- Tiempo mínimo de antelación: evitar reservas el mismo día para ciertos servicios.
- Ventana de cancelación: aplicar “no cambiar dentro de 24 horas” o dirigir a aprobación manual.
- Visitas recurrentes: terapia semanal, seguimientos postoperatorios, revisiones semestrales.
- Lista de espera: si se libera un slot, el personal puede ofrecerlo sin buscar manualmente.
Almacene estas reglas de forma centralizada para que se apliquen tanto si la reserva la hace el personal como si la hace el paciente en el portal.
Automatice recordatorios y el ciclo “sí/no/cambiar”
Reduzca ausencias enviando recordatorios por email/SMS en intervalos sensatos (por ejemplo, 48 horas y 2 horas antes). Mensajes cortos con acciones claras:
- Confirmar (asegura la cita)
- Reprogramar (lleva a un flujo guiado con horas disponibles)
- Cancelar (aplica política, registra motivo y ofrece reemplazo desde la lista de espera)
Asegúrese de que cada acción actualice la agenda de inmediato y deje una traza que el personal pueda consultar.
Prevenga doble reservas con control de concurrencia
Dos miembros del personal pueden clicar el mismo slot al mismo tiempo. Su app debe manejar eso con seguridad.
Use transacciones de base de datos y un enfoque basado en restricciones (por ejemplo, “un proveedor no puede tener citas superpuestas”). Al guardar una reserva, el sistema debe confirmar o fallar de forma amigable con un mensaje como “Ese horario acaba de ocuparse—elija otro”. Esto es más fiable que confiar en que la UI esté sincronizada.
Construya registros de pacientes que sean rápidos y seguros de usar
Convierte los flujos de trabajo en un plan v1
Usa el modo planificación para definir el alcance v1, los flujos de trabajo y los criterios de aceptación con tu equipo.
Los registros son la pantalla en la que su equipo vivirá todo el día. Si va lento, está desordenado o es arriesgado editar, el personal buscará atajos—y ahí ocurren los errores.
Apunte a una ficha que cargue rápido, sea fácil de escanear y haga que el flujo “correcto” sea el más sencillo.
Haga que la navegación sea instantánea para personal ocupado
Comience con una búsqueda rápida de pacientes que tolere entrada del mundo real: nombres parciales, números de teléfono, fecha de nacimiento y errores comunes de escritura.
Una vez abierto el historial, mantenga los elementos más usados a un clic. Incluya un panel de “visitas recientes”, alertas prominentes (alergias, condiciones críticas, planes de atención) y acceso claro a documentos.
Pequeños detalles importan: una cabecera fija del paciente (nombre, edad, identificadores) y pestañas consistentes para que el personal no pierda tiempo.
Combine entradas estructuradas con flexibilidad clínica
Los formularios estructurados ayudan cuando necesita consistencia: constantes vitales, síntoma, cuestionarios de tamizaje, lista de medicamentos y listado de problemas. Manténgalos cortos y personalizados—demasiados campos obligatorios frenan al equipo.
Siempre ofrezca notas en texto libre junto a los campos estructurados. Los clínicos necesitan espacio para matices, contexto y excepciones.
Use plantillas con moderación y permita que los equipos las personalicen por rol (recepción vs. enfermera vs. clínico).
Maneje subidas de archivos con seguridad
Soporte subir referencias, PDFs de laboratorio, imágenes y formularios de consentimiento con límites claros (tipos de archivo y tamaño). Almacene las subidas de forma segura y considere escaneo de virus si su perfil de riesgo o regulaciones lo exigen.
Muestre el estado de la subida y evite fallos silenciosos que causen documentos perdidos.
Haga que cada cambio sea trazable
Los registros médicos necesitan una fuerte traza de auditoría: quién cambió qué, cuándo y por qué. Registre autor y timestamps, almacene versiones previas y pida motivo para ediciones en notas firmadas o campos clave.
Proporcione una vista de historial fácil para que supervisores resuelvan disputas sin bucear en logs sin procesar.
Cree programación del personal con disponibilidad y reglas
La programación del personal es donde las operaciones de la clínica parecen o bien sin esfuerzo o constantemente “parchadas” con llamadas y notas. El objetivo es modelar cómo funciona realmente la clínica—y dejar que la app evite problemas antes de que lleguen a pacientes.
Modele la disponibilidad como piensan los clínicos
Comience con una base simple: horas estándar por persona (por ejemplo, lun–vie 9–17). Luego añada excepciones reales:
- Tiempo libre (vacaciones, enfermedad, formación)
- Festivos (cierres o horarios reducidos)
- Ventanas on-call (quién está localizable y para qué)
- Excepciones puntuales (quedarse tarde los martes, cubrir una clínica especial)
Almacene estas reglas por separado para no “editar la historia” cada vez que alguien toma un día.
Acelere la planificación con plantillas y patrones recurrentes
La mayoría de clínicas repiten ritmos semanales. Añada plantillas de turno (por ejemplo, “Recepción AM”, “Triaje enfermería”, “Dr. Pérez Bloque de procedimientos”) y permita horarios recurrentes (“todos los lunes durante 12 semanas”). Esto reduce entrada manual y hace los horarios consistentes.
Construya detección de conflictos que prevenga malas planificaciones
No confíe en que el personal note las colisiones. Su app debe advertir o bloquear:
- Turnos solapados para la misma persona
- Exceder horas máximas o violar periodos mínimos de descanso
- Faltas de roles requeridos por turno (por ejemplo, “debe haber 1 RN + 1 proveedor”)
Haga los conflictos legibles (“Conflicto con turno 10:00–14:00”) y ofrezca arreglos rápidos (“intercambiar”, “asignar alterno”, “acortar turno”).
Haga los horarios fáciles de consumir
Proporcione vistas claras: cuadrícula semanal, línea de tiempo diaria y “mis próximos turnos” para móvil.
Añada notificaciones para cambios y exportes ligeros (PDF/CSV) para que los gerentes compartan horarios cuando haga falta.
Integraciones: EHR, facturación, telemedicina y mensajería
Las integraciones son donde las apps clínicas o se sienten “conectadas” o causan doble entrada constante. Antes de escribir código, haga una lista clara de sistemas que debe conectar y qué datos deben moverse entre ellos.
Qué integrar (y por qué)
La mayoría de clínicas termina necesitando al menos algunos de estos:
- EHR/EMR: demografía, citas, diagnósticos, alergias, notas
- Laboratorios: órdenes y resultados, estados
- Facturación y reclamaciones: creación de facturas, códigos de procedimiento, datos de seguro
- Pagos: pagos con tarjeta, reembolsos, recibos
- Telemedicina: enlaces a video, estado de la sesión, metadatos de la visita
- Mensajería: recordatorios SMS/email, chat seguro con pacientes, confirmaciones bidireccionales
Prefiera estándares—y documente el mapeo
Cuando sea posible, use estándares sanitarios como HL7 v2 (común para laboratorios) y FHIR (común en APIs modernas de EHR). Incluso con estándares, cada proveedor interpreta campos de forma distinta.
Cree un documento de mapeo simple que responda:
- Qué campo del sistema externo mapea a qué campo en su app (y viceversa)
- Valores permitidos (por ejemplo, sexo al nacer, estado de cita) y cómo los traduce
- La “fuente de la verdad” para cada tipo de dato (su app vs. el EHR)
Haga el sincronizado confiable: webhooks, reintentos, idempotencia
Prefiera webhooks (push) sobre polling cuando esté disponible. Asuma que fallos ocurrirán y diseñe para ellos:
- Reintentos con backoff para errores transitorios
- Idempotencia para que eventos re-enviados no creen duplicados
- Una cola para procesar tareas de integración en background
Decida qué ocurre cuando fallan las integraciones
Defina un plan de respaldo: flujo manual en UI, banner “integración caída” y alertas al personal/admin. Haga que los fallos sean visibles, trazables y recuperables—para que la atención no se detenga cuando una API externa falla.
Arquitectura y stack tecnológico para una app clínica
Mantén el control total del desarrollo
Exporta el código fuente en cualquier momento si quieres llevar el desarrollo internamente.
Su arquitectura debe hacer que el trabajo diario sea fiable: páginas rápidas en recepción, acceso seguro a datos de pacientes y integraciones predecibles. El “mejor” stack suele ser el que su equipo puede construir y mantener sin héroes.
Elija un stack que su equipo pueda entregar
Opciones comunes y probadas:
- Frontend: React (o similar) para pantallas reactivas de programación y registros.
- Backend: Node.js, Django, Rails o Go—elija lo que su equipo ya conozca.
- Base de datos: Postgres para consistencia fuerte (importante para citas y charting).
Si espera multi-sedes o módulos futuros, considere un backend modular con fronteras claras por dominio (citas, registros, personal).
Si quiere avanzar rápido sin encasillarse en una caja negra, Koder.ai es una alternativa práctica: puede generar una app web basada en React con backend en Go y PostgreSQL, soporta despliegue y hosting, y ofrece snapshots/rollback para iterar con seguridad mientras valida flujos.
Entornos y gestión de configuración
Planifique dev / staging / prod desde el día uno. Staging debe reflejar la producción para probar flujos reales sin arriesgar datos de pacientes.
Mantenga la configuración (claves API, URL de BD, feature flags) fuera del código vía variables de entorno o un gestor de secretos. Esto reduce problemas de “funcionaba en mi máquina” y soporta despliegues más seguros.
APIs: defina contratos temprano
Decida si usará REST (más simple, ampliamente entendido) o GraphQL (consultas flexibles, pero más gobernanza). Documente endpoints y payloads, valide entradas y devuelva errores claros que ayuden al personal a recuperarse (por ejemplo, “Horario ya no disponible—elija otro”).
Planificación de rendimiento que prevenga lentitud
Las apps clínicas suelen enlentecerse al crecer el historial. Incorpore:
- Indexado para búsquedas frecuentes (nombre/fecha de nacimiento, fecha de cita, profesional)
- Paginación para listas (citas, notas, mensajes)
- Cache para pantallas de lectura intensa (horarios de profesionales)
- Almacenamiento de archivos para subidas (laboratorios, escaneos) usando object storage y CDN, no la BD principal
Si planea integraciones, manténgalas detrás de una capa de servicio dedicada para poder cambiar proveedores sin reescribir el núcleo.
Para planificación relacionada, vea /blog/security-access-control-clinic-app.
Pruebas, despliegue y operación post-lanzamiento
Una app clínica falla de formas predecibles: citas doble reservadas, la persona equivocada viendo la ficha, o un cambio de horario que rompe el día. Trate las pruebas y la operación como características del producto, no tareas “al final”.
Pruebas que coincidan con flujos reales de clínica
Comience con un conjunto pequeño de “caminos dorados” y pruébelos repetidamente:
- Reserva: paciente nuevo, paciente repetidor, cancelación, reprogramación, recordatorios y reglas de sobrecupo.
- Acceso a chart: el personal abre el registro correcto rápidamente y no puede abrir registros fuera de su rol o ubicación.
- Cambios de horario: proveedor enfermo, cambio de salas, tipo de visita cambia duración y el día se recalcula correctamente.
Mezcle tests unitarios (reglas de negocio), tests de integración (API + BD + permisos) y tests end-to-end (flujos en navegador).
Mantenga un conjunto realista de usuarios de prueba (recepción, clínico, facturación, admin) para validar límites de rol.
Chequeos de seguridad antes de cada release
Automatice lo básico:
- Escaneo y parcheo de dependencias
- Pruebas de control de acceso (puede/no puede por rol) y verificación de logs de auditoría
- Revisión de logging para asegurar que no se escribe PHI en logs, analítica o trazas de errores
Despliegue: planifique para el cambio, no la perfección
Use CI/CD con un proceso de liberación repetible. Practique migraciones de BD en staging y siempre despliegue con un plan de rollback (o scripts de roll-forward cuando rollback no sea seguro).
Añada monitoreo de uptime, tasas de error, colo de jobs (si aplica) y consultas lentas. Defina lo básico de respuesta a incidentes: quién está on-call, cómo comunicar con las clínicas y cómo capturar un post-mortem.
Si usa una plataforma (incluyendo herramientas como Koder.ai), priorice características que reduzcan riesgo operativo: deploys con un clic, separación de entornos y rollback fiable via snapshots.
Lanzamiento y mejora continua
Ejecute una clínica piloto primero. Proporcione materiales de formación cortos (tareas de 5–10 minutos) y una checklist para el día de go-live.
Configure un bucle de feedback (revisión semanal, issues etiquetados, puntos de dolor principales) y conviértalo en una hoja de ruta v2 con objetivos medibles (por ejemplo, menos ausencias, check-in más rápido, menos conflictos de programación).
Preguntas frecuentes
What should I clarify before building a clinic web app?
Empieza por definir el tipo de clínica (consulta individual vs. multi-sede) y las necesidades de la especialidad, luego lista cada grupo de usuarios y sus 2–3 métricas de éxito principales.
Ejemplos:
- Pacientes: “reservar en menos de 60 segundos”
- Clínicos: “abrir la historia en menos de 2 segundos”
- Gerentes: “reducir las ausencias en un 15%”
Which clinic workflows should I map first?
Mapea el flujo completo de extremo a extremo: reserva → recordatorios → check-in → documentación → traspaso a facturación → seguimiento.
Luego añade las excepciones “reales” (llegadas sin cita, tardanzas, reglas de doble reserva, reprogramaciones de último minuto) para que la app no obligue a crear soluciones temporales.
What features belong in v1 vs. later releases?
Una v1 sólida suele incluir:
- Programación de citas (proveedores/salas, buffers, tipos de visita)
- Un registro básico del paciente (datos demográficos, alergias/medicamentos, documentos)
- Disponibilidad del personal (turnos, días libres)
- Esenciales de administración (RBAC, logs de auditoría, plantillas/config)
Deja la facturación avanzada, analítica profunda y plantillas complejas en la hoja de ruta.
What’s a practical data model for a clinic app?
Comienza con una columna vertebral mínima de entidades:
- Paciente, Profesional (Provider), Cita, Encuentro/Visita
- Nota (vinculada a un encuentro), Tarea, Turno
Mantén relaciones y restricciones explícitas (por ejemplo, evitar solapamiento de citas del mismo profesional). Extiende después en lugar de crear decenas de tablas desde el inicio.
How should I handle documents, images, and retention safely?
Trata las subidas como separadas de la base de datos:
- Almacena archivos en object storage
- Guarda los metadatos en la BD (tipo, autor, paciente/encuentro enlazado, timestamps, reglas de acceso)
Decide desde el principio la retención y el comportamiento ante eliminaciones; usa borrados suaves/archivado para datos clínicos.
What security and access control should be planned from day one?
Define un conjunto pequeño de roles (paciente, recepcionista, clínico, gerente, admin) e implementa control de acceso basado en roles (RBAC) con el principio de menor privilegio.
Además planifica:
- Sesiones seguras (time-outs, cookies seguras, “cerrar sesión en todos los dispositivos”)
- Logs de auditoría para vistas/ediciones/exportes/cambios de rol
- Cifrado en tránsito y en reposo, y backups probados
How do I approach HIPAA/GDPR-style privacy and compliance without stalling the build?
Construye una checklist simple basada en dónde operas y qué datos almacenas.
Como mínimo, crea un inventario de datos por pantalla/API:
- Nombre del campo
- Propósito
- Base legal/consentimiento (si aplica)
- Periodo de retención
- Quién puede acceder
Usa esto para dar soporte a HIPAA/GDPR: auditabilidad, acceso “mínimo necesario” y flujos para solicitudes de pacientes.
How can I implement appointment scheduling without double-bookings and chaos?
Pone las reglas de reserva en el sistema, no en la cabeza del personal:
- Buffers, plazos mínimos, ventanas de cancelación
- Visitas recurrentes y listas de espera
Evita colisiones con restricciones/transactions a nivel de base de datos, y diseña recordatorios con acciones claras (confirmar/reprogramar/cancelar) que actualicen el calendario inmediatamente con trazabilidad.
What makes patient records fast and safe for daily use?
Haz que los historiales se abran rápido y sean fáciles de escanear:
- Búsqueda tolerante (nombres parciales, teléfono, fecha de nacimiento)
- Cabecera fija del paciente y pestañas consistentes
- Campos estructurados para datos clave y notas en texto libre
Registra las ediciones con versionado, autor/fechas y obliga a justificar cambios sensibles (por ejemplo, notas firmadas).
How should I plan integrations (EHR, billing, telehealth, messaging) so they don’t break workflows?
Empieza con las integraciones necesarias y define la “fuente de la verdad” por tipo de dato (tu app vs. EHR).
Buenas prácticas:
- Prefiere estándares como HL7 v2 y FHIR cuando sea posible
- Usa webhooks donde esté disponible
- Añade reintentos con backoff, claves de idempotencia y una cola de trabajos
- Proporciona un plan de respaldo visible cuando una integración falla